Lipidien hoito
Statiinit
- Valtimotauti johtuu LDL-kolesterolin kertymisestä valtimon seinämään (esim. sepelvaltimo, kaulavaltimo, aivoverisuonet, aortta, alaraajojen valtimot).
- Statiinit vähentävät maksassa tapahtuvaa kolesterolisynteesiä ja LDL-kolesterolin kertymistä verisuonen seinämään ja verisuonissa oleva LDL laskee.
- Statiinit vähentävät ateroskleroottista sydän- ja verisuonitautisairastuvuutta ja –kuolleisuutta.
- Valtimotaudissa on LDL-tavoite alle 1.4 mmol/l tai mahdollisimman lähellä sitä oleva LDL.
- Valtimotautia sairastavalle potilaalle määrätään statiini riippumatta LDL-tasosta.
- Elämäntapahoidon toteutumiseen on kiinnitettävä huomiota myös lääkehoidon aikana.
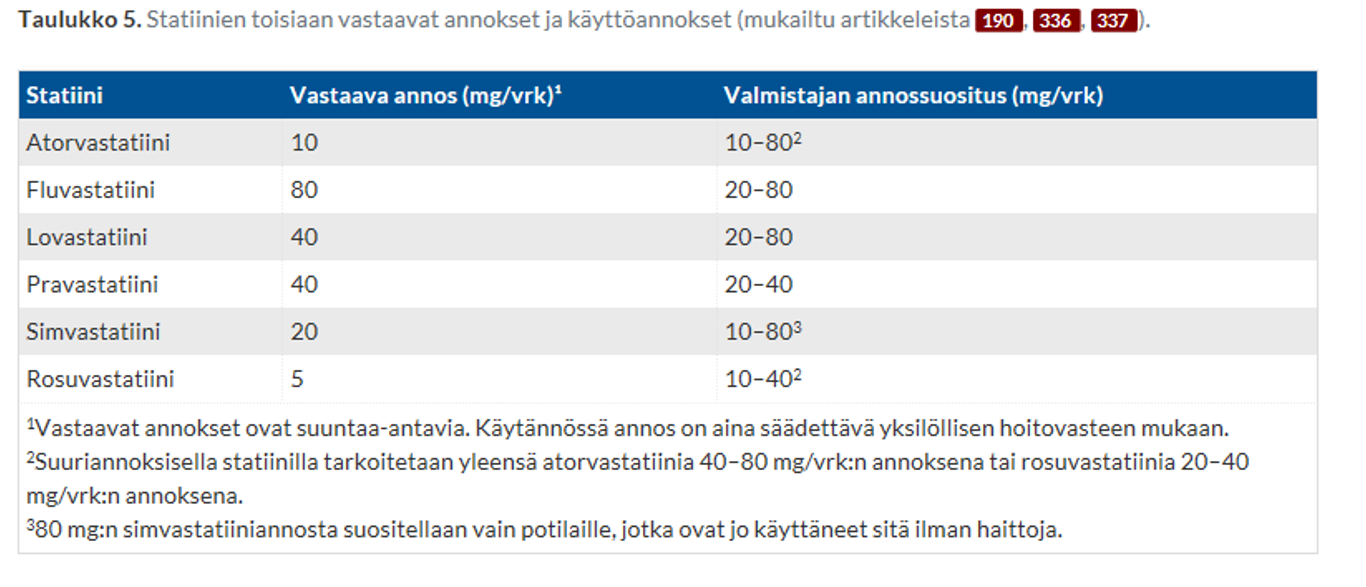
- Hoito aloitetaan valtimotautia sairastavalle potilaalle suuriannoksisella statiinilla:
- rosuvastatiini 20 mg* x 1 / vrk
- atorvastatiini 40 mg* x 1 / vrk
- → näillä annoksilla on mahdollista päästä n. 50 % vähentymiseen LDL-arvossa.
- Jos käytössä on ollut aikaisemmin statiinilääkitys pienemmällä annoksella, lääkkeen annosta lisätään tai vaihdetaan tehokkaampaan valmisteeseen tai lisätään etsetimibi.
- Statiiniannoksen kaksinkertaistaminen laskee LDL-kolesterolia 7%.
- Lipidikontrolli 1-3 kk kuluttua.
Etsetimibi
- Mikäli LDL ei laske riittävästi ruokavaliohoidolla ja statiinilla, lääkitykseen liitetetään etsetimibi.
- Estää spesifisesti ravinnon ja sapen sisältämän kolesterolin imeytymistä ohutsuolesta.
- LDL:n lasku monoterapiana 10-20%.
- Statiini+etsetimibi 60%:n LDL:n vähenemä.
- Etsetimibi on yleensä hyvin siedetty, eikä sillä ole osoitettu vakavia haittavaikutuksia.
- Muista tilapäiset tai sekundaarista dyslipidemiaa aiheuttavat tekijät, jotka voivat vaikuttaa plasman lipidipitoisuuksiin ja jotka voidaan mahdollisesti korjata tai poistaa:
- Esim. Hypotyreoosi
- Ks. Dyslipidemiat Käypä hoito-suositus Taulukko 1. Dyslipidemiat (kaypahoito.fi)
Muut dyslipidemiat
Taulukko 5. Päälinjat lääkehoidon valinnassa, kun lääkehoito on arvioitu tarpeelliseksi/terveysportti Dyslipdemioiden Käypä Hoito -suositus s. 15/35
| Kombinoitunut hyperlipidemia (LDL-kolesteroli- ja triglyseridipitoisuus suurentuneet) |
|
| triglyseridipitoisuus 1,7–4,5 mmol/l | statiini |
| triglyseridipitoisuus yli 4,5 mmol/l1 | statiini
tarvittaessa lisätään fenofibraatti tai betsafibraatti (kalaöljyvalmiste)3 |
| Hypertriglyseridemia (muut lipidipitoisuudet eivät suurentuneet)1 |
fibraatti2
(kalaöljyvalmiste)3 |
| 1Huomattava hypertriglyseridemia (yli 10 mmol/l, jopa ad 100 mmol/l) tai pankreatiittioireet edellyttävät ensisijaisesti lähes rasvatonta ruokavaliota ja alkoholin käytön lopettamista. Oireisilla potilailla tarvitaan aluksi sairaalaseurantaa. 2Tietyissä tapauksissa voidaan käyttää statiinia, jotta plasman LDL-kolesterolipitoisuus saadaan tavoitealueen ylärajan alapuolelle. 3Eri valmisteilla ja annostuksilla on erilainen näyttö päätetapahtumien osalta. |
|
Hypotyreoosi
- Tyroksiinikorvaushoito
Statiinien haitat ja niiden hoito
Statiinihoitoon liittyviä mahdollisia haittavaikutuksia (Käypä hoito), ks. https://www.kaypahoito.fi/hoi50025#T7
Diabetes:
- Statiinit lisäävät diabeteksen ilmaantumisen riskiä n. 10 %:lla, riski kuitenkin kohdistuu pääosin prediabeetikoihin ja statiinien hyöty ylittää selvästi haitat.
Maksa-arvot:
- Plasman aminotransferaasipitoisuudet suurenevat alle 2 %:lla potilaista.
- Merkittävänä nousuna pidetään normaalin tason kolme kertaa ylittäviä lukemia. Tämän kliininen merkitys on epävarma, koska potilailla on usein myös (mukana) muita aminotransferaasipitoisuuksia kohottavia tekijöitä. Ei ole pitävää näyttöä, että statiinihoito aiheuttaisi merkittäviä maksavaurioita.
- Plasman alaniiniaminotransferaasin (ALAT) aktiivisuus on suositeltavaa mitata ennen statiinihoidon aloitusta. Arvojen rutiininomainen seuranta ei ole tarpeen, sillä statiinit eivät ole maksatoksisia.
- Jos lähtötilanteessa ALAT-aktiivisuus on ennen statiinihoitoa suurentunut muttei ylitä vähintään kolminkertaisesti viitealueen ylärajaa, seurantaväli on tapauskohtainen. Usein syynä ALAT-muutoksiin ovat MBO ja rasvamaksa, jolloin statiinihoito on erityisen aiheellinen.
- Jos maksaentsyymien aktiivisuus ylittää viitearvon ylärajan yli kolminkertaisesti (yleensä 6 kuukauden kuluessa hoidon aloituksesta), hoito on keskeytettävä ja suurentumisen syy (lääkereaktio tai muu maksasairaus) on selvitettävä. Jos muu maksasairaus on suljettu pois ja arvot pysyvät enintään kolminkertaisesti viitearvon ylärajan yläpuolella, hoito voidaan tarvittaessa aloittaa uudelleen, kunhan entsyymejä seurataan. Tällöin voidaan pienentää annosta tai valita toinen statiini.
Lihashaitat:
- Vakavat lihashaitat harvinaisia, eikä rutiininomaista CK-määtitystä tarvita
1. Lihaskivut ja krampit
-
- Tavallisin haitta ovat lihaskivut ja - krampit (7-29 %). Yleensä CK ei nouse.
2. Myopatia
-
- Lihasoireet ja CK nousee.
- Jos CK nousee yli 10 kertaa viitealueen ylärajan, on statiini tauotettava, pienempiäkin arvoja käytetään.
3. Rhabdomyolyysi (harvinainen)
-
- Lihasssolut hajoavat ja seurauksena on myoglobinuria ja munuaisten vajaatoiminta.
- Statiini on lopetettava.
- Lihasoireen syy on kuitenkin tärkeää selvittää, jotta se ei johda statiinihoidon tarpeettomaan lopettamiseen.
- Jos potilas valittaa merkittäviä lihasoireita, määritä CK ja statiinihoito on keskeytettävä.
Myopatialle altistavat
-
- Poikkeuksellisen raju liikunta ja muu ruumillinen ponnistelu
- samanaikainen statiinipitoisuutta kohottava tekijä (kuten siklosporiini-, fibraatti-, makrolidi- tai atsolihoito)linkki taulukko 8 Dyslipidemioiden Käypä hoito-suositus.Dyslipidemiat (kaypahoito.fi)
- perinnöllinen alttius liittyen esim. lääkemetaboliaa säätelevän SLCO1B1-geenin polymorfismiin, jota voidaan selvittää geenitestillä(SLCO1B1-kantajille suositellaan simvastatiinia 20mg tai alle,pravastatiinia tai rosuvastatiinia)
- hyvin korkea ikä
- monet samanaikaiset sairaudet
- leikkaukset
- hypotyreoosi
- D-vitamiinin puutos.
- Statiinin voi lyhytaikaisesti tauottaa esim. 2-4 viikoksi ja varata tauon jälkeen potilaalle soittoajan oireista.
- Jos oireet jatkuvat, voi aloittaa statiinin uudelleen ja selvitellä muita syitä oireisiin.
- Jos lihasoireet hävisivät/ CK-arvo on normaalistunut, voi aloittaa etsetimibillä ja muutaman kuukauden kuluttua voi listätä rinnalle statiinin pienellä annoksella esim. joka toinen päivä ja vähitellen nostaa statiiniannosta:
- Etsetimibi 10mgx1
- hyvin herkille rosuvastatiini 5 mg joka toinen päivä
- rosuvastatiini 5mg joka toinen päivä+etsetimibi 10mgx1
- Huom. Kombinaatiovalmiste rosuvastatiini+etsetimibi 5mg/10mg ja 10mg/10mg olemassa
- Fluvastatiini 80mgx1 ja etsetimibi 10mgx1.
- Potilaan kanssa kannattaa sitkeästi tehdä yhteistyötä, jotta löytyy sopiva suurin siedetty statiiniannos, mitä potilas voi käyttää.
- Hoidon hyödyt (sydäninfarktin ja sydänkuolemien vähentäminen) kannattaa tuoda keskustelussa selvästi esille.
- Statiinihoidon lopettaneiden sydäninfarktipotilaiden kuolleisuus oli kolminkertainen (Jaakko Allonen väitöskirja).
Lipidien hoito: Statiinihoidon seuranta
- Linkki Dyslipidemioiden Käypä hoito -suositus ks. Dyslipidemiat (kaypahoito.fi)
- Varmistetaan tavoitteiden toteutuminen ja hoitomotivaation ylläpito.
- Haittavaikutukset ja niiden hoito.
- Ennen hoitoa ALAT, ei rutiininomiasta seurantaa.
- Kontrolli lipidit 1-3 kk, jos tavoitteissa vuosittain.
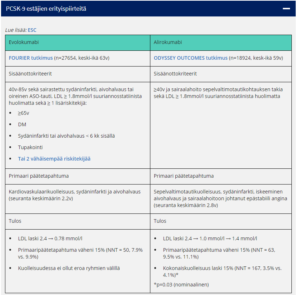
PCSK9-estäjien käyttö, kun statiinilla ja etsetimibillä ei päästä hoitotavoitteeseen tai statiinit eivät sovi valtimotautipotilaalle
- PCSK9-estäjät eli PCSK9-vasta-aineet estävät PCSK9:n kiinnittymistä maksasolun LDL-reseptoriin, jolloin LDL-reseptorien määrä solun pinnalla suurenee, jolloin plasman LDL ja kokonaisaiskolesterolipitoisuus pienenevät.
- Myös muiden lipoproteiinien pitoisuus, myös Lp(a) pienenee.
- Pitää harkita erityisen suuren riskin potilaille (varsinkin sekundaaripreventiossa) ja FH-potilaille, joiden LDL ei laske tavoitetasolle suurimmalla siedetyllä statiinilla yhdistettynä etsetimibiin tai jotka eivät voi haittavaikutusten vuoksi käyttää statiinia.
- Valmisteet ovat hyvin siedettyjä ja tehokkaita:
- Keskimäärin LDL laskee tasolle 1.0 mmol/l tai jopa alle
- Evolokumabi(Repatha®)
- Annos on 140 mg s.c. kahden viikon välein tai 420 mg s.c. 4 vko välein
- Alirokumabi (Praluent®)
- Alirokumabin tavallinen aloitusannos on 75 mg ihon alle kahden viikon välein. Potilaat, joiden LDL-kolesterolia pitää vähentää enemmän (> 60 %), voivat aloittaa 150 mg:n annoksella kahden viikon välein tai 300 mg:n annoksella neljän viikon välein (kuukausittain) ihon alle.
- LDL voidaan kontrolloida 4-8 viikon kuluttua hoidon aloituksesta tai annoksen titrauksesta
- jos potilasta on hoidettu 75mg:n annoksella 2 viikon välein tai 300 mg:n annoksella 4 viikon välein ja LDL-arvoa on tarpeen pienentää edelleen, annosta voidaan muuttaa enimmäisannokseen 150mg 2 viikon välien
- Potilaalle tulee korostaa, että paras teho tulee kaikkien kolmen lääkkeen (statiini, etsetimibi, PCSK9-estäjä) yhdistelmällä, eikä mitään pidä jättää pois.
- PCSK9-estäjien haittavaikutusprofiili on verrattavissa lumelääkkeeseen: lähinnä pistoskohdan lievät reaktiot mahdollisia.
- Inklisiraani (Leqvio)
- Inklisiraani vähentää PCSK9:n määrää estämällä sen synteesiä solussa, vaikuttaa RNA:n kautta. Seurauksena on, että LDL-reseptorit säästyvät ja veren LDL-kolesteroli laskee.
- Lääke on tarkoitettu ruokavalion lisänä aikuisille
- joilla on primaarinen hyperkolesterolemia tai sekamuotoinen dyslipidemia, joko yhdessä statiinin ja muiden lipidejä laskevien hoitojen kanssa, jos potilaan LDL tavoitetta ei saavuta suurimmilla siedetyllä statiiniannoksella
- tai ainoana lääkkeenä tai yhdessä muiden lipidejä laskevien hoitojen kanssa, jos potilas ei siedä statiineja tai statiinit ovat vasta-aiheisia.
- Annostelu
- 284 mg sc.
- seuraava annos 3kk:n kuluttua
- sen jälkeen 6kk:n välein
Korvattavuus https://www.kela.fi/laake3015 Alirokumabi, evolokumabi ja inklisiraani hyperkolesterolemian ja sekamuotoisen dyslipidemian hoidossa
Lääkärinlausunto B endokrinologian, kardiologian tai sisätautien erikoislääkäriltä tai näiden alojen erikoissairaanhoidon yksiköstä, kun korvausoikeutta haetaan ensimmäisen kerran. Myös muun hoitavan lääkärin laatima B-lausunto hyväksytään ensimmäisellä kerralla, kun siihen on liitetty edellä mainittujen alojen erikoislääkärin tai erikoissairaanhoidon yksikön antama kirjallinen konsultaatiovastaus hoitosuunnitelmasta. Jatkohakemuksissa hyväksytään hoitavan lääkärin antama lääkärinlausunto.
Korvattavuus https://www.kela.fi/laake294 Alirokumabi ja evolokumabi hyperkolesterolemian ja sekamuotoisen dyslipidemian hoidossa
Erityiskorvausoikeus myönnetään endokrinologian, kardiologian tai sisätautien erikoislääkärin tai näiden alojen erikoissairaanhoidon yksikön antaman B-lausunnon perusteella, kun korvausoikeutta haetaan ensimmäisen kerran. Myös muun hoitavan lääkärin laatima B-lausunto hyväksytään ensimmäisellä kerralla, kun siihen on liitetty edellä mainittujen alojen erikoislääkärin tai erikoissairaanhoidon yksikön antama kirjallinen konsultaatiovastaus hoitosuunnitelmasta. Jatkohakemuksissa hyväksytään hoitavan lääkärin antama lausunto.
Korvattavuus https://www.kela.fi/laake292.Alirokumabi ja evolokumabi familiaarisen hyperkolesterolemian hoidossa
Erityiskorvausoikeus myönnetään endokrinologian, kardiologian tai sisätautien erikoislääkärin tai näiden alojen erikoissairaanhoidon yksikön antaman B-lausunnon perusteella, kun korvausoikeutta haetaan ensimmäisen kerran. Jatkohakemuksissa hyväksytään myös muun hoitavan lääkärin antama lääkärinlausunto.
Korvattavuus. Kela388 Alirokumabi, evolokumabi ja inklisiraani familiaalisen hyperkolesterolemian hoidossa - kela.fi
Lääkärinlausunto B endokrinologian, kardiologian tai sisätautien erikoislääkäriltä tai näiden alojen erikoissairaanhoidon yksiköstä. Jatkohakemuksissa hyväksytään myös muun hoitavan lääkärin antama lääkärinlausunto.
Lääkkeiden lääkekatto https://www.kela.fi/laakkeet_laakekatto
Kohonneen verenpaineen hoito
Valtimotautipotilas tai oireettomalla > 10% riski FISRISKI-laskurilla
- Tavoite: RR < 130/80 mmHg.
Sepelvaltimotauti
- Lääkitys ACE:n estäjällä tulisi aloittaa kaikille sepelvaltimotautia sairastaville, joilla on hypertensio.
- ATR:n salpaaja voi korvata ACE:n estäjän niillä sepelvaltimotautipotilailla, joille ACE:n estäjä ei sovi.
- Beetasalpaajat parantavat ennustetta, ja niitä tulee käyttää kohonneen verenpaineen hoitoon sepelvaltimotautipotilailla, joilla on sydämen vajaatoiminta tai heikentynyt vasemman kammion systolinen toiminta (ejektiofraktio < 40 %).
- Beetasalpaajat ovat tehokkaita sydänlihasiskemian ja siitä aiheutuvien oireiden hoidossa.
- Pitkäkestoisesta beetasalpaajahoidosta ei kuitenkaan ole osoitettu ennustehyötyä, kun sepelvaltimotautikohtauksesta on kulunut yli vuosi ja vasemman kammion toiminta on normaali.
- Sepelvaltimotautipotilailla verenpaineen hoitotavoitteeseen pääsemiseksi voidaan ACE:n estäjän ja mahdollisen beetasalpaajan ohella käyttää kalsiumkanavan salpaajia ja diureetteja.
- Beetasalpaajan oheen sopii dihydropyridiinityyppinen kalsiumkanavan salpaaja.
- Jos beetasalpaaja ei sovi, sen sijaan voidaan harkita diltiatseemin tai verapamiilin käyttöä, muttei kuitenkaan silloin, jos vasemman kammion systolinen toiminta on heikentynyt.
- Vähäsuolainen ruokavalio (<5 g/vrk).
Aivoverenkierron sairaudet
- Kohonneen verenpaineen lääkehoito vähentää aivohalvauksen sairastaneiden hypertensiopotilaiden sairastumista uuteen aivohalvaukseen.
- Optimaalista lääkehoitoa ei ole määritelty, ja potilaan muut sairaudet ja riskitekijät on otettava huomioon.
- Ennustenäyttöä on ACE:n estäjän ja diureetin yhdistelmästä sekä ATR:n salpaajaan pohjautuvasta hoidosta.
- Ks. https://www.kaypahoito.fi/hoi04010 ja https://www.kaypahoito.fi/hoi04010#T8 (Käypä hoito -suositus).
Alaraajojen tukkiva valtimotauti
- Kohonneen verenpaineen hoidossa tavoite < 130/80 mmHg, jos voidaan haitatta saavuttaa. Vähimmäistavoite < 140/90 mmHg.
- lääkkeeksi voidaan valita ACE:n estäjä tai ATR:n salpaaja, kalsiumkanavan salpaaja tai diureetti yksittäisenä lääkkeenä tai mieluummin yhdistelmähoitona.
- Ensisijaisiksi lääkkeiksi ACE:n estäjä tai ATR:n salpaaja.Paras näyttö on ACE:n estäjien tehosta kokonaisennusteen parantamisessa.
- Beetasalpaajia ei suositella ensisijaislääkkeeksi, ellei ole toista aihetta – eivät ole kontraindisoituja.
- Esimerkkejä suositeltavista verenpainelääkkeistä eri sairaustiloissa ja erityistilanteissa, ks. https://www.kaypahoito.fi/hoi04010#T8 (Käypä Hoito)
ACE-estäjät/Angiotensiinireseptorin salpaajat ja muut verenpainelääkkeet: maksimiannoksia
Lue lisää: Käypä Hoito I / Käypä Hoito II
|
ACE-estäjät |
Angiotensiinireseptorin salpaajat |
|
|
|
Diureetit: hydroklortiatsidi 12.5-25 mgx1, furosemidi 20-40 mgx1 Spironolaktoni: 12.5-25 mgx1-2 Moksonidiini: 0.2-0.6 mgx1 Pratsosiini: 0.5-1 mgx2-3 B-salpaajat ja Ca-kanavan salpaajat (anti-iskeemiset verenpainelääkkeet) |
Diabeteksen hoito (DM2)
Tyypin 2 diabetes Käypä hoito -suositus | Julkaistu: 18.05.2020
Diabeteksen hoito valtimotautipotilaalla (DM2)
- Yleinen HbA1c-tavoite on lääke- tai insuliinihoidon aikana (tai yksilöllinen tavoite)
- HBa1c < 53 mmol/mol (= < 7 %)
- Hypoglykemioita ei kuitenkaan saa tulla ja etenkin iäkkäiden, monisairaiden, hauraiden potilaiden hoidossa tavoite voi olla korkeampi:
- HBa1c < 64-75 mmol/mol = < 8-9 %
- Plasman glukoosipitoisuuden paastoarvo on omamittauksissa pääsääntöisesti alle 7 mmol/l (tai yksilöllinen tavoite).
- Aterianjälkeinen (2 tuntia) glukoosipitoisuus on omamittauksissa pääsääntöisesti alle 8–10 mmol/l.
DM2 Hoitoperiaatteet valtimotautipotilaalla
1. Perustablettilääkitys metformiini+ SGLT2-estäjä.
- Kaksoislääkitys, jos HbA1c reilusti yli potilaskohtaisen tavoitetason.
2. GLP-1 –agonisti lisätään herkästi –korvauskäytäntö dominoi positiota usein.
- Jos ei maksuongelmaa, GLP-1- agonisti ensilinjaan –etenkin jos obesiteettikuvassa.
- KELA: Rajoitettu erityisorvaus myönnetään vaikeahoitoisen tyypin 2 diabeteksen hoitoon aikuisille, joilla
- ei ole saavutettu riittävää glukoositasapainoa hoitosuositusten mukaisilla muiden lääkeryhmien diabeteslääkkeillä ja
- painoindeksi inkretiinimimeettihoitoa aloitettaessa on vähintään 30 kg/m2.
3. Jos GLP-1agonistin korvauskriteerit eivät täyty, voidaan käyttää gliptiinejä.
4. GLP-1-agonisti + basaali-insuliini toimiva yhdistelmä vaikeammassa hyperglykemiassa.
Diabeteksen hoito valtimotautipotilaalla (DM2)
Metformiini
- Suomessa ensisijainen lääke on metformiini, ellei vasta-aiheita (eGFR < 30ml/min, alkoholismi).
- Metformiini vähentää sekä kokonaiskuolleisuutta että sydän- ja verisuonitautikuolleisuutta ja valtimotapahtumia diabetesta sairastavilla valtimotautipotilailla.
- Aikuiset, joiden munuaistoiminta on normaali (GFR ≥ 90 ml/min).
- Alkuannos on 500 mg aamulla. Annosta voidaan suurentaa viikon välein, kunnes saavutetaan riittävä vaikutus. Ylläpitoannos on tavallisesti 500–1000 mg kaksi kertaa vuorokaudessa. Maksimiannos on 3 g vuorokaudessa.
- Munuaisten vajaatoiminta.
| GFR, ml/min | Vuorokauden enimmäisannos yhteensä | Muuta huomioon otettavaa |
| 60–89 | 3000 mg | Voidaan harkita annoksen pienentämistä suhteessa munuaistoiminnan heikkenemiseen |
| 45–59 | 2000 mg | Maitohappoasidoosin riskiä mahdollisesti suurentavat tekijät (ks. kohta Varoitukset ja käyttöön liittyvät varotoimet) on käytävä läpi ennen kuin metformiinihoidon aloittamista harkitaan.
Aloitusannos on enintään puolet enimmäisannoksesta. |
| 30–44 | 1000 mg | |
| < 30 | - | Metformiini on vasta-aiheinen. |
- Metformiinin yleisimpiä haittavaikutuksia ovat
- gastrointestinaaliset oireet, jotka liittyvät hoidon aloitukseen, ovat useimmiten tilapäisiä ja parhaiten vältettävissä
- nauttimalla lääke aterioiden yhteydessä (aamiainen ja päivällinen)
- aloittamalla hoito hitaasti portaittain (annoksen nosto viikon välein).
- gastrointestinaaliset oireet, jotka liittyvät hoidon aloitukseen, ovat useimmiten tilapäisiä ja parhaiten vältettävissä
- Usein nostettaessa annos 2 g/vrk -> 3 g/vrk, ei HbA1c-taso kohene, mutta gastrointestinaaliset sivuvaikutukset lisääntyvät.
- Metformiini täytyy tauottaa akuutin sairauden kuten kuumetaudin, sepelvaltimokohtauksen tai oksentelun yhteydessä.
- Pitkäaikaiskäyttöön voi liittyä B12-vitamiinipitoisuuden annoksesta riippuvainen pieneneminen. B12-vitamiinipitoisuus tulee tarkistaa 3–5 vuoden välein. Tarvittaessa aloitetaan substituutio tablettihoidolla (tarpeen mukaan pistoshoito).
SGLT2-estäjät (DM2)
- Vähentävät tyypin 2 diabeteksen hoidossa sydäntapahtumia, kuolleisuutta ja sairaalahoitoja sydämen vajaatoiminnan vuoksi sekä suojaavat munuaistoimintaa. Laskevat verensokeria, painoa ja verenpainetta.
- Valtimotautipotilaalle suositellaan ennustevaikutuksen vuoksi huolimatta HBa1c-tasosta SGLT2-estäjiä metformiinin jälkeen tai jos metformiini ei sovi(ESC/EASD suosituksessa ensisijainen lääke valtimotautia sairastavalla DM2-potilaalla).
- Diabeetikko valtimotautipotilailla suositellaan aloitettavaksi riippumatta HBa1c-tasosta ennustevaikutuksen vuoksi
- Lääkkeet ovat diureettisia ja ne myös laskevat verenpainetasoa
- Lääkkeiden tavallisin haittavaikutus on genitaalien hiivainfektio
- Vaarallisin haitta on harvinainen euglykeeminen ketoasidoosi, potilaita tulee tästä riskistä informoida ja akuutin sairauden yhteydessä ja toimenpiteissä tulee nämä lääkkeet tauottaa samoin kuin metformiinikin
- Valmisteyhteenvedon perusteella lääkehoitoa ei suositella aloitettavaksi jos eGFR on < 60ml/min/1.73m2.
-
- GFR-tason alittaessa 45 ml/min glykeeminen teho heikkenee mutta muut hyödyt säilyvät
-
- Varvasgangreenat mahdollisia, lääkeryhmän osalta on noudatettava yksilöllistä harkintaa, jos potilaalla on jalkahaava tai suuri amputaation riski
- Välilihan nekrotisoiva faskiitti (Fournier´n gangreena) on harvinainen sivuvaikutus
Dabagliflotsiini (Forgixa®)
- annos 10 mgx1
- Forxiga-valmisteen käyttöä ei pidä aloittaa potilaille, joiden glomerulusten suodatusnopeus [GFR] on alle 60 ml/min, ja käyttö on lopetettava, jos GFR on jatkuvasti alle 45 ml/min (Pharmaca Fennica)
- Sydämen vajaatoiminnassa ei GFR-rajaa. Vähän potilaitatutkittu, joilla GFR< 30 ml/min. Voidaan käyttää diabeetikoille tai ei-diabeetikoille , joilla NYHAII-IV-oireet+EF≤40%. Peruskorvattava e-diabeetikoille tässä i ndikaatiossa.
- DAPA-HF -tutkimus.N Engl J Med 2019; 381:1995-2008
- DAPA-CKD-tutkimus.N Engl J Med 2020; 383:1436-1446
Empagliflotsiini (Jardiance®)
- aloitusannos empagliflotsiinia on 10 mgx1 monoterapiana ja yhdistelmähoidossa muiden diabeteksen hoitoon tarkoitettujen lääkevalmisteiden kanssa.
- Nosto annokseen 25 mgx1, jotka sietävät empagliflotsiinia 10 mg kerran vuorokaudessa ja joiden eGFR on ≥ 60 ml/min/1,73 m2ja jotka tarvitsevat parempaa glukoositasapainoa.
- EMPA-REG OUTCOME-tutkimus.N Engl J Med 2015; 373:2117-2128
- EMPA-REG OUTCOME -tutkimus.N Engl J Med 2016; 375:323-334
- EMPEROR- Reduced-tutkimus,N Engl J Med 2020; 383:1413-1424
Kanagliflotsiini (Invokana®)
- Suositeltu kanagliflotsiinin aloitusannos on 100 mg kerran vuorokaudessa.
- Jos potilas sietää 100 mg:n annoksen ja tiukempi glukoositasapainon hallinta on tarpeen, annos voidaan suurentaa 300 mg:aan.
- Diabeteksen munuaistaudin hoidossa, kun valmistetta käytetään tavanomaisen hoidon (esim. ACE-estäjät tai ATR:n salpaajat) lisäksi, on käytettävä 100 mg:n kanagliflotsiiniannosta kerran vuorokaudessa.
- CANVAS -tutkimus.N Engl J Med 2017; 377:644-657
- CREDENCE -tutkimus.N Engl J Med2019;380:2295-2306.
Ertugliflotsiini (Steglatro®)
- Ei ole parantanut valtimotautia sairastavien DM2-potilaiden ennustetta placeboon verrattuna (Vertis CV-tutkimus)
GLP-1-agonistit
- GLP-1-analogit parantavat glukoosista riippuvaista insuliinineritystä ja pienentävät suurentunutta glukagonipitoisuutta, joten ne sopivat aterianjälkeisen hyperglykemian hoitoon. Pitkävaikutteiset GLP-1-analogit sopivat myös paastohyperglykemian hoitoon.
- Lisähyötynä on painonlasku, joka noin kolmasosalla voi olla huomattava.
- Yleisin haittavaikutus on hoidon alkuun painottuva pahoinvointi, jota voidaan vähentää suurentamalla annoskokoa asteittain varsinaiseen hoitoannokseen ja pienentämällä metformiiniannosta alle 2 g/vrk.
- GLP-1-analogit annostellaan vakioannoksina ihonalaisin pistoksin.
- Liraglutidi (Victosa®)
- Semaglutidi (Ozempic®)
- Dulaglutidi (Trulicity®)
- Hoidon alussa mahdollisesti käytössä ollut gliptiini lopetetaan
- Insuliiniannosta voidaan vähentää tai lopettaa, jos ei ole insuliininpuutosta
- Kelan rajoitettu erityiskorvaus tyypin 2 diabeteksen hoidossa edellyttää kahden diabeteslääkkeen käyttöä, vähintään painoindeksiä 30kg/m2 ja epätyydyttävää glukoositasapainoa
- Potilas voi itse maksaa myös lääkkeen
Gliptiinit
- Gliptiinit suurentavat elimistön tuottamien suolistohormonien GLP-1:n ja GIP:n pitoisuutta estämällä niitä hajottavaa DPP-4-entsyymiä.
- Gliptiinit ovat kohtalaisen tehokkaita ja turvallisia, eikä niiden käyttöön liity hypoglykemian riskiä.
- Gliptiinit sopivat yhdistettäviksi kaikkien oraalisten diabeteslääkkeiden kanssa.
- Käyttö lopetetaan, kun aloitetaan GLP-1-estäjä
Linagliptiini (Trajenta®)
- Annos 5mgx1
- ei tarvitse säätää munuaisten tai maksan vajaatoiminnassa.
Sitagliptiini (Januvia®, Xelevia®)
- Annos 100mgx1
- Kohtalaisessa munuaisten vajaatoiminnassa (GFR ≥ 30 – < 45 ml/min) Januvia-annos on 50 mg kerran vuorokaudessa.
- Vaikeassa munuaisten vajaatoiminnassa (GFR ≥ 15 – < 30 ml/min) ja loppuvaiheen munuaissairaudessa (ESRD) (GFR < 15 ml/min), mukaan lukien hemodialyysiä tai peritoneaalidialyysiä vaativa munuaisten vajaatoiminta, Januvia-annos on 25 mg kerran vuorokaudessa. Lääkitys voidaan antaa dialyysin ajankohdasta riippumatta
Vildagliptiini(Galvus®)
- Annos 50mgx2
- Monoterapiana, yhdistettynä metformiiniin, yhdistettynä tiatsolidiinidioniin, yhdistettynä metformiiniin ja sulfonyyliureaan tai yhdistettynä insuliiniin (metformiinin kanssa tai ilman), suositeltu vuorokausiannos on 100 mg vildagliptiinia, joka otetaan yhtenä 50 mg:n annoksena aamulla ja yhtenä 50 mg:n annoksena illalla.
- Annosta ei tarvitse muuttaa lievässä munuaisten vajaatoiminnassa (kreatiniinipuhdistuma ≥ 50 ml/min). Kohtalaista tai vaikeaa munuaisten vajaatoimintaa tai loppuvaiheen munuaissairautta (ESRD) sairastaville potilaille suositeltu Galvus-annos on 50 mg kerran vuorokaudessa
- saksagliptiini ja alogliptiini lisäävät sydämen vajaatoiminnasta johtuvia sairaalahoitoja
Insuliini
- Insuliiniä voidaan tarvita, jos potilaalla on vaikea hyperglykemia ja/tai insuliinin puutos
- Tyypin 2 diabetes
- Käypä hoito -suositus | Julkaistu: 18.05.2020
Diabeteksen munuaistauti
- Käypä hoito -suositus | Julkaistu: 20.04.2020
- Diabeteksen munuaistauti
- https://www.kaypahoito.fi/hoi50060#readmore
Insuliininpuutosdiabetes
Anti-iskeeminen hoito
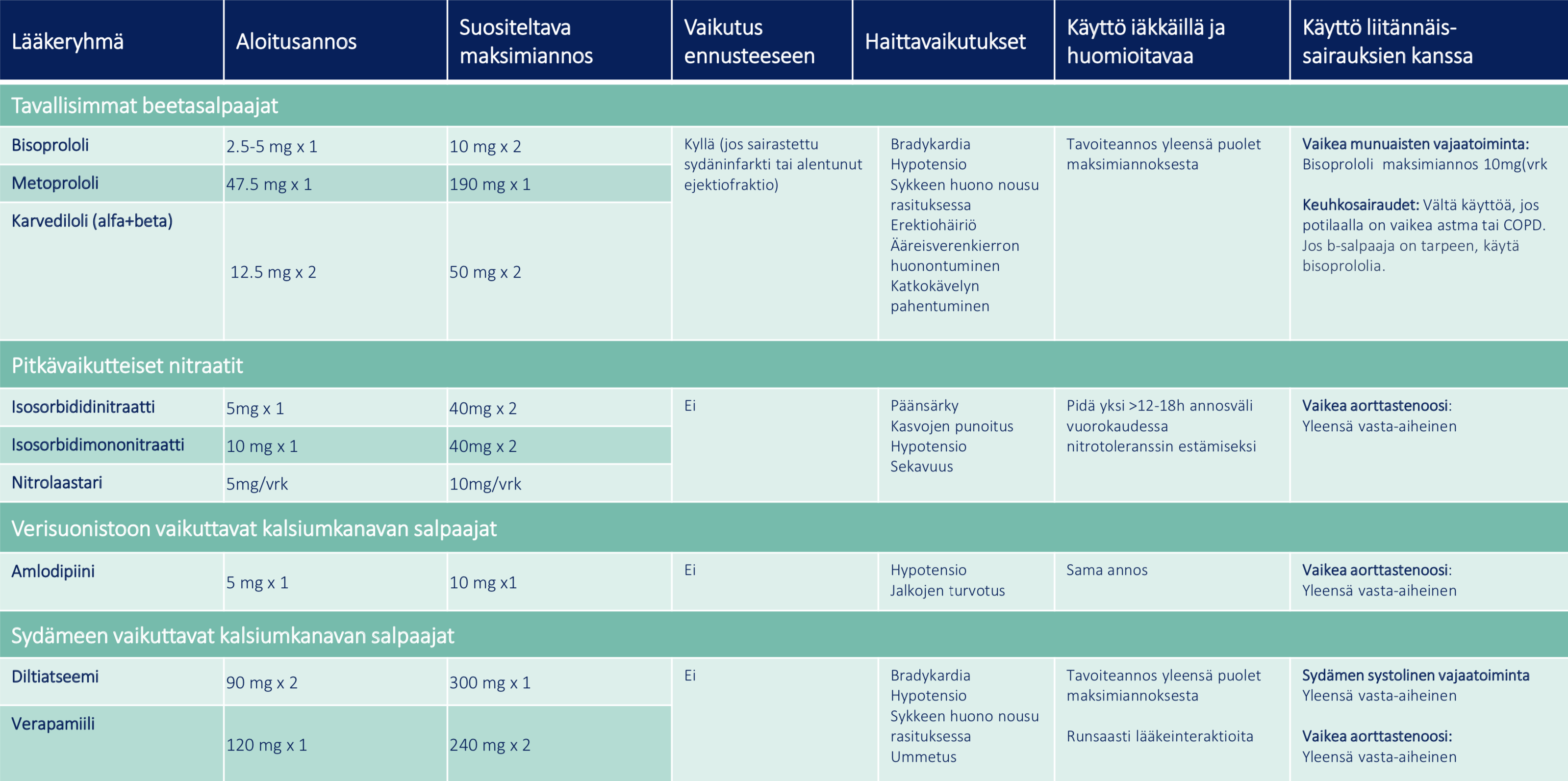
Nitraatit ovat oireenmukaista lääkitystä, eivät ennusteellisia.
Lyhytvaikutteiset nitraatit
- Kielenalustablettina (glyseryylinitraatti) tai -suihkeena (isosorbididinitraatti) annosteltava lyhytvaikutteinen nitraatti määrätään kaikille sepelvaltimotautipotilaille käytettäväksi tarvittaessa.
- Lyhytvaikutteisia nitraattivalmisteita käytetään lievittämään rintakipua tai ehkäisevästi ennen rasitusta.
Pitkävaikutteiset nitraatit
- Nitraattien ennustevaikutuksista sepelvaltimotautipotilailla ei ole luotettavaa tietoa.
- Nitraatteja käytetään lievittämään rasitusrintakipuoiretta.
- Annostelun tulee nitraattitoleranssin välttämiseksi olla jaksottaista. Nitraatit voidaan ottaa esimerkiksi aamulla ja iltapäivällä.
- Lääkeaineina Suomessa ovat käytössä isosorbidimononitraatti ja isosorbididinitraatti.
- Isosorbidimononitraatti on tehokkaasti ohutsuolesta imeytyvä nitraattivalmiste, joka on pitkävaikutteinen ja yleensä 1–2 kertaa päivässä annosteltava lääke.
- Pitkävaikutteisen nitraatin annosten välillä oltava vähintään 12 h tauko (nitraattiresistenssi).
- Isosorbididinitraatti imeytyy tehokkaasti suun limakalvolta pureskeltuna, ja sitä voidaan käyttää ehkäisemään rintakipuoireita ennen rasitustilannetta. Lääkkeestä on myös pidempivaikutteisia depot-muotoja.
Nitrolaastari
- Oireenmukaisena lääkityksenä konservatiivisesti hoidettaville potilaille, esim. yöksi.
Beetasalpaajat
- Beetasalpaajat vähentävät iskemiaa, lievittävät tehokkaasti oireita ja ovat ensisijainen valinta anti-iskeemiseksi lääkkeeksi.
- Beetasalpaajilla ei ilmeisesti ole ennustetta parantavaa vaikutusta stabiilia sepelvaltimotautia sairastavilla, joiden vasemman kammion funktio on normaali.
- Merkittävässä vasemman kammion toimintahäiriössä (ejektiofraktio ≤ 40 %) beetasalpaajien ennustehyödystä on hyvä tutkimusnäyttö.
Kalsiumsalpaajat
- Dihydropyridiiniryhmän kalsiumsalpaajaa voidaan käyttää sepelvaltimotautipotilaan verenpaineen hoidossa tai anti-iskeemisenä lääkkeenä etenkin beetasalpaajaan yhdistettynä.
- Amlodipiini lievittää beetasalpaajaan yhdistettynä tehokkaasti iskemiaa.
- Felodipiinin ja lerkanidipiinin vaikutukset ovat todennäköisesti amlodipiinin kaltaisia.
- Verapamiilia tai diltiatseemia voidaan käyttää iskemiaa lievittävinä lääkkeinä, jos beetasalpaajat eivät sovi, mutta niiden ennustetta parantavasta vaikutuksesta ei ole näyttöä. Niitä ei bradykardia- ja AV-johtumishäiriövaaran vuoksi tule yhdistää beetasalpaajahoitoon, ja ne ovat kontraindisoitu sydämen vajaatoiminnassa.
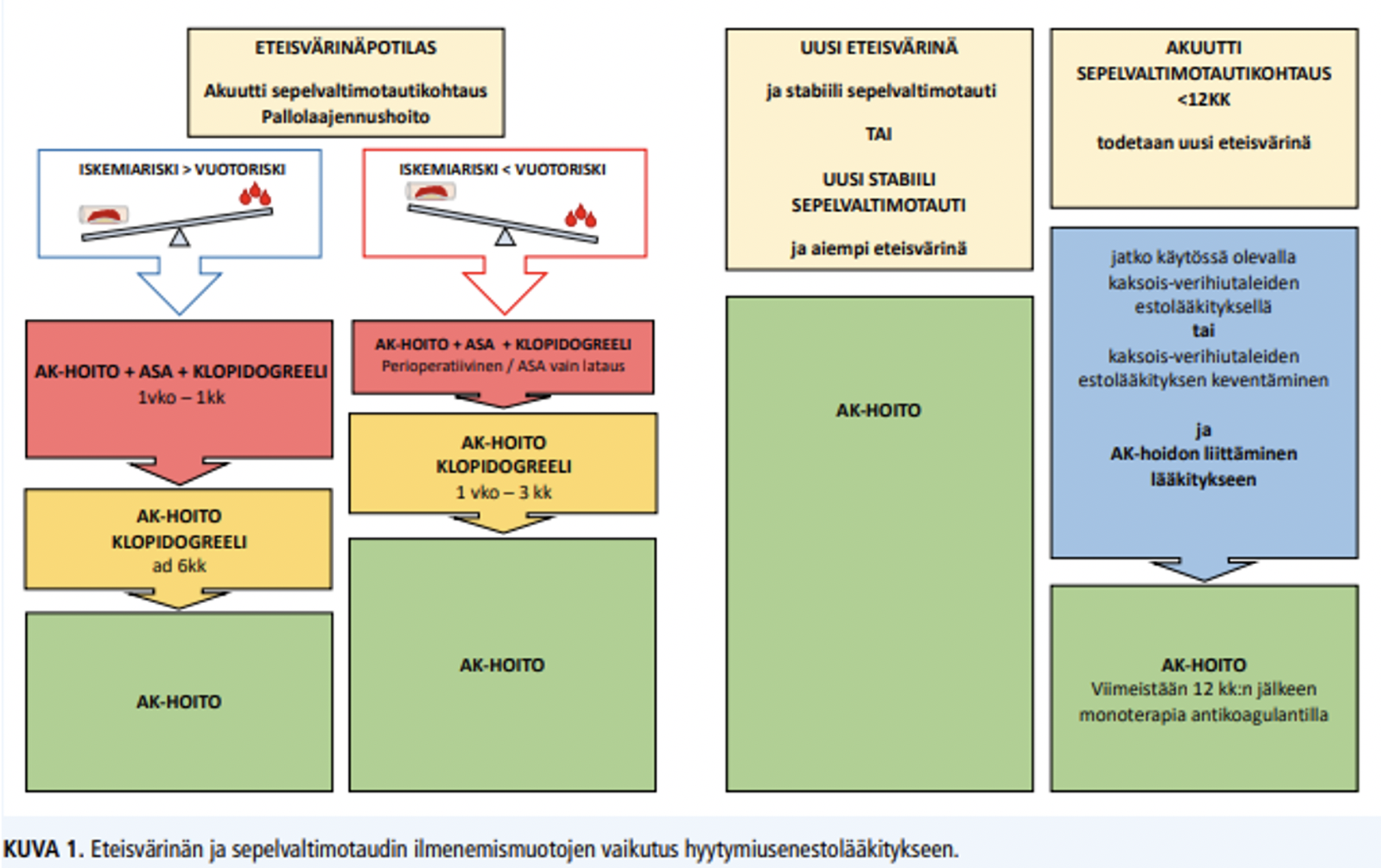
Antitromboottinen lääkehoito ja Antikoagulaatiohoito
ASA (Asetosalisyylihappo, esim.Primaspan®)
- Peruslääke valtimotautipotilaille ellei ole ASA- allergiaa, antikoagulaatiohoitoa tai muuta antitromboottia käytössä.
- ASA vähentää sydäninfarktin ja sydänkuoleman vaaraa noin 20 % lumelääkkeeseen verrattuna.
- Hoitoon liittyy sepelvaltimotautipotilaillakin noin kaksinkertainen vuotovaara, mutta se on selvästi lääkkeen hyötyjä vähäisempi.
- Tarkista, onko ASA-allergia todellinen.
- Pallolaajennuksen jälkeen annetaan erillinen ohjeistus lääkkeen kestosta.
Klopidogreeli (Klopidogrel®, Plavix®)
- Klopidogreelia käytetään antitromboottisena hoitona silloin, kun potilas on ASA:lle allerginen tai muun lääkityksen lisänä.
- Pallolaajennuksen jälkeen annetaan erillinen ohjeistus lääkkeen kestosta.
Tikagrelori (Brilique)
- Käytetään potilaille, joille on tehty akuutin sepelvaltimotautikohtauksen jälkeen pallolaajennus.Annetaan ohjeistus hoidon kestosta.
Antikoagulaatiohoito
- Valtimotautia sairastavalla eteisvärinäpotilaalla pelkkä antikoagulantti monoterapiana riittää tromboottisen tapahtuman riskiä vähentäväksi hoidoksi
1.Suorat antikoagulantit. Ks. Lääkärin käsikirja http://www.terveysportti.fi/apps/ltk/article/ykt01922/search/ Hakusana: suorat antikoagulantit
-
- Apiksabaani (Eliquis®),dabigatraani (Pradaxa®), edoksabaani (Lixiana®), rivaroksabaani (Xarelto®) ovat ensi sijaisia eteisvärinässä
2.Varfariini. Ks. Lääkärin käsikirja http://www.terveysportti.fi/apps/ltk/article/ykt00151/search/ Hakusana: varfariini
- Mekaaninen tekoläppä
- Mitraalistenoosi
- Ks. Eteisvärinän hoitoketju (PHHYKY) (Duodecim (terveysportti.fi) Hakusana: PHHYKY
Antitromboottinen ja antikoagulaatiohoito PCI:n jälkeen
- Pallolaajennuksen tai stenttauksen jälkeen kardiologi antaa ohjeistuksen kaksois- tai kolmoislääkityksestä.
- Perusterveydenhuolto toteuttaa lääkityksen seurannan.
- Muista PPI-lääkitys ja pvk seuranta, varsikin jos antikoagulantti.
- Kun siirrytään pelkkään antikoagulanttiin, tarkista potilaan suoran antikoagulantin annos: Sydänääni 2020 31:2 Teemanumero.
Pitkäaikainen verihiutaleiden kaksoisestohoito tai antikoagulaatiohoito
Toista antitromboottia tai pieniannoksista antikoagulanttia ASA:n rinnalle sekundaaripreventioon (yli vuoden jälkeen sepelvaltimokohtauksesta) pitäisi tutkimustiedon valossa harkita niille potilaille, joilla on korkea tai kohtalainen iskeemisten tapahtumien riski ilman korkeaa vuotoriskiä.
Pitkäaikaista verihiutaleiden kaksoisestolääkitystä tai pieniannoksista antikoagulaatiohoitoa puoltava tekijöitä:
diffuusi monisuonisepelvaltimotauti ja vähintään yksi seuraavista lisätekijöistä:(ESC 2019 IIa A-suositus):
- lääkehoitoa vaativa diabetes
- uusiva sydäninfarkti
- ASO-tauti
- munuaisten vajaatoiminta (eGFR 15–59 ml/min).
- Kontraindikaatio pitkäaikaiselle antitromboottiselle lääkehoidolle
- Korkea vuotoriski
- merkittävä vuoto kaksoisverihiutale-estohoidon aikana
- Intracebraalivuoto tai iskeeminen stroke
- Anmaneesissa muuta intrakraniellia patologiaa
- Äskeinen gi-vuoto tai anemia mahdollisesta gi-peräisestä vuodosta
- Muuta gi-patologiaa, mikä lisää verenvuotoa:
- Maksasairaus
- Vuototaipumus tai koagulopatia
- Korkea ikä
- Raihnaisuus
- Vaikea munuaisten vajaatoiminta (dialyysihoito tai sGRF< 15 ml/min/1.73 m2
- Korkea vuotoriski
- Kannattaa kuitenkin ensin keskittyä siihen ,että potilaan tavanomainen sekundaaripreventio on tavoitteissa (LDL !) ja potilaan jatkohoito toteutuu sovitulla tavalla
- Jos sekundaaripreventio ei ole tavoitteissa, näillä hoidoilla potilas altistetaan vuodoille.
- Kun sekundaaripreventio on kunnossa, potilaan hoito toteutuu sovitulla tavalla ja potilaalla on hoitava yksikkö (joko esh tai pth) niin yksilöllisesti voidaan harkita korkean riskin potilaille lisäksi näitä hoitoja.
- Pitkäaikaisen antitromboottisen hoidon aloittaminen tulee kirjata potilaan riskitietoihin, ja ohje menettelystä verenvuototilanteessa tulee merkitä selvästi sairauskertomukseen.
- Potilaan tulee saada kotiutusvaiheessa lääkelistan lisäksi kirjallinen potilasohje pitkäaikaisesta lääkityksestä ja sen merkityksestä sekä ohjeet yhteydenotosta mahdollisten lääkitysongelmien suhteen.
- Lääkityksen jatko tulee arvioida vuosittain, yleensä perusterveydenhuollossa, ja potilaiden verenkuvaa sekä munuaisten toimintakokeita tulee seurata
Klopidogreeli (Plavix®) 75 mg x1, DAPT-tutkimus.
indikaationa sepelvaltimotauti ja stenttaus.
Kela korvaus:ei tarvita B-lausuntoa:
-
- Suuren riskin sepelvaltimotautipotilaille, joilla ei ole suurentunutta vuotoriskiä:
- ≥ 2 sairastettua sydäninfarktia
- vaikea diffuusi sepelvaltimotauti
- ASO-tauti
- diabetes
- PCI:llä hoidettu laskimosiirre
- epäoptimaalinen tai monimutkainen stenttitekniikka (esim. bifurkaatiot tai pitkät stentit)
- Suuren riskin sepelvaltimotautipotilaille, joilla ei ole suurentunutta vuotoriskiä:
Tikagreloli (Brilique®) 60mgx2, PEGASOS-TIMI 54 -tutkimus
aloitetaan välittömästi 12kk:n 90mgx2 lääkehoidon jälkeen.
Kela korvaus (hoitava lääkäri tekee B-lausunnon) voimassa max. 3 vuotta:
ASAn ohella sydäninfarktia sairastaneille sepelvaltimotautipotilaille, joiden sydäninfarktista on korkeintaan 2 vuotta ja joilla on suuri aterotromboottisen tapahtuman riski
-
- lääkehoitoa edellyttävä diabetes
- usemman kuin yhden suonen sepelvaltimotauti
- useampi kuin yksi sairastatettu sydäninfarkti.
Rivaroksabaani (Xarelto®) 2.5mgx2, COMPASS-tutkimus
Stabiilia sepelvaltimotautia sairastaville ASAn oheen.
Kela-korvaus (kardiologian, sisätautien tai verisuonikirurgian erikoislääkärin tai näiden alojen erikoissairaanhoidon yksikön antama B-lausunto ):
-
- oireinen ääreisvaltimotauti
- useita sairastettuja sydäninfarkteja
- diabetes
- NYHA I-II luokan sydämen vajaatoiminta
- krooninen munuaisten vajaatoiminhta (eGFR 15-59 ml/min).
Rivaroksabaani (Xarelto®) 2.5 mg x2
Ääreisvaltimotaudin hoitoon
Lääkärinlausunto B kardiologian, tai sisätautien tai verisuonikirurgian erikoislääkäriltä tai näiden alojen erikoissairaanhoidon yksiköstä:
Oireinen ääreisvaltimotauti ASAn oheen, kun vähintään yksi seuraavista riskitekijöistä:
-
- keskivaikea tai vaikea alaraajan ääreisvaltimotauti (Fontaine III tai IV)
- aiempi alaraajavaltimon revaskularisaatio tai valtimosairaudesta aiheutunut alaraaja-amputaatio
- diabetes
- NYHA I-II sydämen vajaatoiminta
- krooninen munuaisten vajaatoiminta 8eGFR 15-59ml/min)
korvausaika ilman määräaikaa
Linkkejä, ks.
FXa-estäjien antidootti | SHY (hematology.fi)
Dabigatraanin antidootti | SHY (hematology.fi)